Meal replacement; an effective method for weight reduction





ภาวะนํ้าหนักเกินและโรคอ้วนนับเป็นโรคในกลุ่มโรคเรื้อรัง และเป็นปัญหาหนึ่งที่สําคัญในประเทศไทย เนื่องจากโรคอ้วนจะนํามาซึ่งการเกิดภาวะแทรกซ้อนต่าง ๆ เช่น โรคในกลุ่มเมตาบอลิก ไม่ว่าจะเป็นโรคเบาหวานชนิดที่ 2 โรคหลอดเลือดสมองและหัวใจ โรคไต โรคไขมันพอกตับ โรคทางเดินหายใจอุดกั้นขณะหลับ หรือโรคข้อเข่าเสื่อมที่ต้องได้รับการผ่าตัดเปลี่ยนข้อเทียม เป็นต้น1,2 อันนํามาซึ่งการเพิ่มขึ้นของภาระค่ารักษาพยาบาล เพิ่มอัตราการเกิดภาวะทุพพลภาพ และเพิ่มอัตราการเสียชีวิต
แนวทางการดูแลรักษาผู้ป่วยภาวะน้ำหนักเกิน และโรคอ้วน
สำหรับการวินิจฉัยโรคอ้วน ในปัจจุบันยังคง ใช้ BMI โดยมีเกณฑ์เฉพาะของชาวเอเชีย ทั้งนี้ เมื่อมีค่า BMI เกินจากค่าปกติ แพทย์ผู้รักษาจำเป็นต้องประเมินปริมาณไขมันส่วนเกิน โดยวิธีที่ง่ายทางเวชปฏิบัติ แนะนำให้วัดเส้นรอบเอว และเมื่อผู้ป่วยได้รับการวินิจฉัยโรคอ้วน จำเป็นต้องหาสาเหตุอื่น ๆ เช่น Hypothyroidism, Cushing syndrome, Genetic diseases หรือมียาที่มีผลต่อการเพิ่มของน้ำหนักตัว และประเมินภาวะแทรกซ้อนที่เกิดขึ้นจากโรคอ้วน
สำหรับแนวทางการรักษาโรคอ้วน ประกอบ ด้วย 1. การรักษาด้วยการควบคุมอาหาร ออกกำลังกาย และการปรับเปลี่ยนพฤติกรรม (lifestyle modification) 2. การรักษาด้วยยา และ 3. การผ่าตัด ดังแสดงในตารางที่ 1
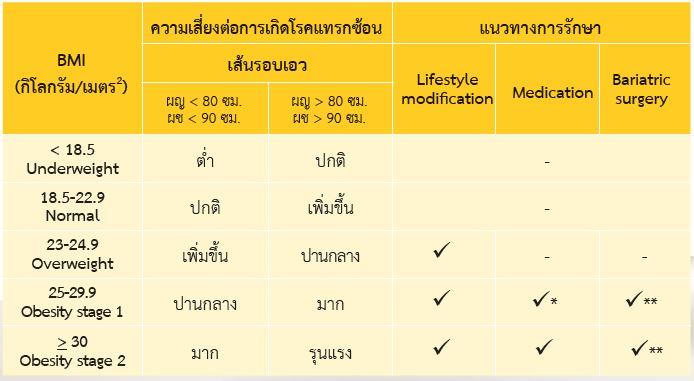
*BMI > 27 และมีโรคร่วม ให้การรักษาด้วยยาร่วมกับการปรับพฤติกรรม
**BMI > 37.5 หรือ BMI > 32.5 และมีโรคร่วม หรือ BMI > 27.5 และเป็นเบาหวานที่ควบคุมได้ยาก ให้การรักษาด้วยยาและการผ่าตัดเป็นการรักษาร่วมกับการปรับพฤติกรรม
ในผู้ป่วยโรคอ้วนที่มีความผิดปกติของ น้ำตาลในเลือดร่วมด้วย มีความจำเป็นอย่างยิ่ง ที่ต้องพยายามลดน้ำหนัก เนื่องจากการ ลดน้ำหนักจะสามารถป้องกัน หรือชะลอการเกิดโรคเบาหวานชนิดที่ 2 และลดการเกิดภาวะแทรกซ้อนจากโรคเบาหวานได้4 โดยคำแนะนำจากสมาคมโรคเบาหวานประเทศสหรัฐอเมริกา (American Diabetes Association, ADA) ปี ค.ศ. 2019 แนะนำให้ผู้ป่วยที่เป็นเบาหวานชนิดที่ 2 และโรคอ้วน ควรลดน้ำหนักลงร้อยละ 5 ของน้ำหนักตัวตั้งต้น4 และผู้ป่วยที่เป็นระยะก่อนเบาหวาน (prediabetes) ที่มีโรคอ้วน ควรลดน้ำหนักลง ร้อยละ 7 ของน้ำหนักตัวตั้งต้น5 ในระยะเวลา 6 เดือนแรกหลังการเริ่มรักษา และพยายามลดน้ำหนักต่อเนื่อง หรือรักษาน้ำหนักตัวไม่ให้เพิ่มขึ้นตลอดชีวิต
แนวทางการรักษาด้วย lifestyle modification
การรักษาด้วย lifestyle modification6,7 ประกอบด้วย
1. การจำกัดพลังงานให้เหมาะสมที่จะทำให้สามารถลดน้ำหนักได้
2. การเพิ่มกิจกรรมทางกาย และการออกกำลังกาย
3. การนอนหลับอย่างเพียงพอ 6-8 ชั่วโมงต่อวัน
4. การลดการดื่ม alcohol ไม่เกินปริมาณระดับปานกลาง คือ ไม่เกิน 1 drink ต่อวันในผู้หญิง และไม่เกิน 2 drinks ต่อวันในผู้ชาย
5. หยุดสูบบุหรี่
หลักการสำหรับการควบคุมอาหารอย่างง่าย คือ พยายามแนะนำให้ลดแคลอรี่ลง 500-750 kcal จากพลังงานที่รับประทานเดิมต่อวัน ในคนที่ได้รับพลังงานเกินจากความต้องการต่อวัน อย่างไรก็ตาม การเลือกชนิดของอาหารมี ความสำคัญทั้งต่อความสำเร็จในการลดน้ำหนักและต่อสุขภาพโดยภาพรวม ดังนั้น ผู้ป่วยจำเป็นต้องเลือกอาหารที่ดีต่อสุขภาพ ดังนี้
คาร์โบไฮเดรต แนะนำ low to moderate glycemic index และ high fiber เช่น ข้าวกล้อง ธัญพืชต่าง ๆ ผัก และผลไม้ที่มี low to moderate glycemic index และ low to moderate glycemic load
ไขมัน แนะนำไขมันจาก mono และ polyunsaturated fatty acids และ ลดการบริโภคไขมันอิ่มตัว หรือ saturated fat ไม่ให้เกินร้อยละ 7-10 ของพลังงานทั้งหมด รวมถึงงดการบริโภคไขมันทรานส์ (trans fat) ทั้งนี้เพื่อช่วยในเรื่องการควบคุม ระดับน้ำตาล และลดความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ อีกทั้งแนะนำเลือกรับประทานอาหารที่อุดมด้วย omega 3 (ไม่มีคำแนะนำให้รับประทานเสริมในรูปแบบยาเม็ด) เพื่อป้องกันการเกิดโรคหลอดเลือดหัวใจ อาหารที่มี omega 3 สูง เช่น ไขมันจากปลา หรือถั่วเปลือกแข็ง เมล็ดพืชต่าง ๆ
โปรตีน แนะนำพลังงานจากโปรตีนร้อยละ 15-20 ของพลังงานทั้งหมด โดยเลือกเป็นโปรตีนจากพืช หรือโปรตีนจากสัตว์ที่มีไขมันต่ำ และในช่วงลดน้ำหนัก ถ้าผู้ป่วยไม่มีปัญหาการทำงานของไต อาจเพิ่มพลังงานจากปริมาณโปรตีนให้มากถึงร้อยละ 20-30 จะทำให้อิ่มนานขึ้น และช่วยส่งเสริมการสร้างกล้ามเนื้อได้
รับประทานผัก ผลไม้ ธัญพืชที่หลากหลาย เพื่อให้ได้ปริมาณแร่ธาตุ วิตามินให้เพียงพอต่อความต้องการต่อวัน รวมถึงเพื่อให้ได้ fiber ที่เพียงพอ โดยแนะนำผักผลไม้ 400 กรัมต่อวันเพื่อให้ได้รับ fiber ประมาณ 20-30 กรัมต่อวัน
อาหารทดแทนมื้ออาหาร (Meal replacement)
การใช้อาหารทดแทน หรือ meal replacement (MR) เป็นการรับประทานอาหารสำเร็จรูป โดยจำเป็นต้องเป็นอาหารสูตรครบถ้วนที่เหมาะสมต่อการลดน้ำหนัก ซึ่งมักจะมีลักษณะเป็นเครื่องดื่ม ใน 1 แก้ว จะต้องให้สารอาหารครบทั้งคาร์โบไฮเดรต ไขมัน โปรตีน เกลือแร่ แร่ธาตุ และวิตามิน โดยมักเป็นการรับประทานทดแทนอย่างน้อย 1 มื้อ เพื่อช่วยควบคุมแคลอรี่ต่อวัน ได้มีการศึกษาเกี่ยวกับการใช้อาหารทางการแพทย์มาทดแทนมื้อ อาหารหลายการศึกษา พบว่ามีประสิทธิภาพ ในการลดน้ำหนัก โดยยังสามารถรักษามวลกล้ามเนื้อได้ และสามารถลด insulin resistance ได้
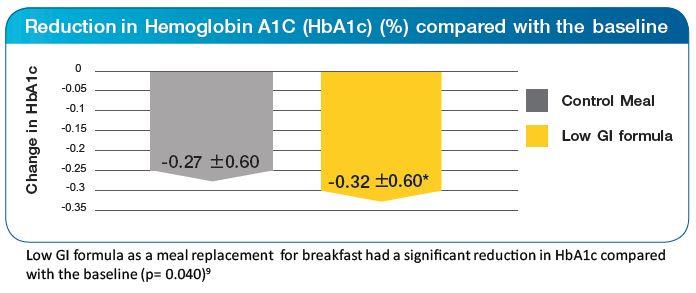
โดยมีงานวิจัยในคนไทยที่ใช้ MR ใน การลดน้ำหนัก การศึกษาของ Apussanee Boonyavarakul8 และคณะ ปี 2018 ในผู้ป่วยเบาหวานชนิดที่ 2 พบว่า การใช้ MR ชนิด GI ต่ำทดแทนพลังงานประมาณร้อยละ 30 ของพลังงานทั้งหมด สามารถเป็นตัวช่วยในการควบคุมน้ำหนักได้ และพบว่าในกลุ่มที่ใช้ MR แทนมื้ออาหารเช้า จะมีค่า HbA1c ลดลงอย่างมีนัยสำคัญ และการมีระดับน้ำตาลที่ 2 ชั่วโมง จากการตรวจ 75 gm glucose tolerant ดีกว่าในกลุ่มที่รับประทาน MR ชนิด GI ต่ำ
นอกจากนี้ ยังมีการศึกษาในต่างประเทศที่แสดงผลการใช้ MR ระยะยาวถึง 12 เดือน จาก Look AHEAD study9 พบว่า การใช้ MR นานถึง 12 เดือน สามารถลดน้ำหนักได้อย่างมีนัยสำคัญ โดยไม่ได้มีผลเสียต่อสุขภาพ และเมื่อเทียบกับกลุ่มที่ควบคุมอาหารตามคำแนะนำของนักโภชนาการ และติดตามระยะยาวที่ 8 ปี ถึงแม้จะมีน้ำหนักเพิ่มขึ้นหลังหยุดการศึกษา แต่ภาพรวมน้ำหนักก็ยังลดลงประมาณร้อยละ 5 ของน้ำหนักตัวเดิม และมากกว่ากลุ่มที่ได้รับคำปรึกษาโดยไม่ใช้ MR
ในบริบทของประเทศไทยที่แพทย์อาจไม่มีเวลามากพอในการให้คำแนะนำหรือนัดติดตามผู้ป่วย วิธี MR จึงนับเป็นวิธีที่ทำให้การรักษาง่ายขึ้น และได้ผลสัมฤทธิ์จากการรักษาด้วยวิธี lifestyle modification ส่งผลให้ช่วยลดภาวะแทรกซ้อน และค่าใช้จ่ายในการรักษาโดยรวมในระยะยาว