
Update on Pharmacology of Nicergoline
รศ.ดร.ภญ.จุฑามณี สุทธิสีสังข์
คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล
Nicergoline เป็นยาในกลุ่มอนุพันธ์ของ ergot (semisynthetic ergot derivative) โดยมีฤทธิ์ยับยั้ง alpha-1 receptor ซึ่งต่างจาก ergotamine ซึ่งมีฤทธิ์กระตุ้น alpha-1 receptor1 นอกจากนี้ nicergoline ยังมีกลไกการออกฤทธิ์อื่น ๆ อีกหลายกลไก ส่งผลให้ยามีประโยชน์ ในทางคลินิกหลายประการ
กลไกการออกฤทธิ์และการนำไปใช้ในทางคลินิก
1. Alpha-1 receptor antagonist2,3
Nicergoline มีความสามารถสูง (high affinity) ในการจับกับ alpha-1 receptor โดยออกฤทธิ์เป็น antagonist มีผลทำให้หลอดเลือดขยายตัว (vasodilation) ผลที่เกิดขึ้นในทางคลินิก ได้แก่ ทำให้ความดันโลหิตลดลง การไหลเวียนเลือดไปยังหูชั้นในดีขึ้น และการไหลเวียนเลือดไปยังร่างกายบริเวณที่เกิดการขาดเลือด (ischemic area) ดีขึ้น ดังนั้น ในผู้ที่มีภาวะระบบไหลเวียนโลหิตบกพร่อง (circulatory insufficiency) การใช้ nicergoline ซึ่งช่วยเพิ่มการไหลเวียนโลหิตในหลอดเลือดแดง (arterial flow) อาจมีประโยชน์ในผู้ป่วยที่มีปัญหาเกี่ยวกับหูและการทรงตัว นอกจากนี้ยายังมีผลเพิ่ม cerebral blood flow ส่งผลให้เลือดและออกซิเจนเข้าไปสู่เซลล์ประสาทได้ดีขึ้น จึงช่วยเพิ่มการทำงานของเซลล์ประสาท (neuronal activity) ได้
2. 5-HT2A receptor antagonist4
Nicergoline มีผลยับยั้ง 5-HT2A receptor บน platelet membrane ทำให้ได้ฤทธิ์ต้านการเกาะกลุ่มของเกล็ดเลือด อย่างไรก็ตาม ฤทธิ์ดังกล่าวน่าจะไม่แรงเท่ากับยา aspirin
จากกลไกของ nicergoline ที่กล่าวมา 2 กลไก คือ alpha-1 blocking effect ซึ่งทำให้เกิดการขยายหลอดเลือด และ 5-HT2A blocking effect ซึ่งทำให้ได้ฤทธิ์ moderate antiplatelet aggregation ยานี้จึงน่าจะมีประโยชน์ในผู้ป่วยที่มีภาวะ peripheral arteriopathies, cerebrovascular insufficiency, มีเสียงรบกวนในหู (tinnitus) และอาการเวียนศีรษะบ้านหมุน (vertigo)
3. 5-HT1A receptor agonist1,2,5
Nicergoline มี high affinity ในการจับกับ 5-HT1A receptor โดยออกฤทธิ์เป็น agonist จึงช่วยเพิ่มการหลั่ง norepinephrine (NE), dopamine (DA) และ acetylcholine (ACh) release ที่ frontal cortex และ hippocampus ส่งผลให้ผู้ป่วยมี cognition ที่ดีขึ้น ซึ่งผลนี้จะเหมือนยาต้านเศร้า เช่น vortioxetine และยาต้านโรคจิต เช่น aripiprazole และ lurasidone โดยกลไกที่ส่งผลให้เพิ่มการหลั่ง neurotransmitter ที่กล่าวมา มีดังนี้
ที่ frontal cortex และ hippocampus จะมีการรับ innervation จาก ventral tegmental area (VTA) ซึ่งใช้ DA เป็น neurotransmitter และจาก locus coeruleus (LC) ซึ่งใช้ NE เป็น neurotransmitter (รูปที่ 1) โดยบนปลายประสาทของ VTA กับ LC จะมี GABA interneuron การกระตุ้น 5-HT1A receptor ที่อยู่ บน GABA interneuron จะมีผลลดลง ทำให้ VTA และ LC ไม่ถูกยับยั้ง จึงเกิดการหลั่ง DA และ NE มากขึ้น ส่งผลให้ได้ฤทธิ์ antidepressants, antianxiety, ลด negative symptoms โดยเฉพาะในคนไข้ schizophrenia และเพิ่ม cognition5 (NE ทำให้ attention ดีขึ้น, DA ทำให้ executive function ดีขึ้น และมี motivation ในการทำให้งานสำเร็จลุล่วง ส่วน Ach ส่งผลดีต่อเรื่องความจำ) ดังนั้น nicergoline จึงสามารถให้ประโยชน์ในผู้ป่วยที่มีภาวะ mild cognitive impairment (MCI), mild to moderate Alzheimer’s disease, traumatic brain injury ซึ่งมี cognition แย่ลง หรือผู้ป่วยที่มีภาวะ vertigo หรือ dizziness ซึ่งเริ่มมีปัญหาด้าน cognition นอกจากนี้ DA และ NE ในสมองที่เพิ่มขึ้นอาจช่วยให้ ผู้ป่วยที่มีภาวะเฉยเมย/ไม่แสดงอารมณ์ (apathy) และมีความผิดปกติ ด้านอารมณ์ (affective disorders) ดีขึ้น เช่น ทำให้ภาวะ mental alertness, ขาดสมาธิต่อเนื่อง (inattention) และความบกพร่องของการเก็บความจำในเรื่องราวที่เพิ่งเกิดขึ้น (recent memory formation) ในผู้ป่วยที่มีภาวะสมองขาดเลือด (cerebral infarction) ดีขึ้น1
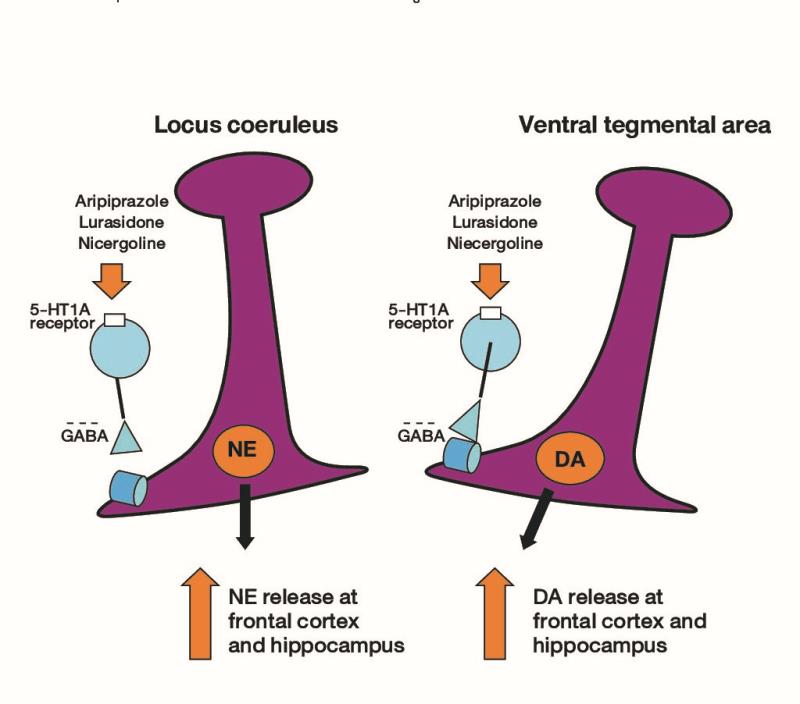
รูปที่ 1 Potential therapeutic effects of drugs acting on 5-HT1A receptors. Adapted from J Pharmacol Exp Ther. 2000;295(3):853-61.
4. กระตุ้น protein kinase C (PKC)-mediated alpha-secretase APP processing2,6
จากรูป amyloid cascade hypothesis (รูปที่ 2) แท่ง amyloid precursor protein (APP) ที่พาดผ่าน membrane นั้น เมื่อมีการทำงานของเอนไซม์ beta-secretase และ gamma-secretase จะทำให้ได้ A-beta (แท่งสีแดง) ซึ่งสุดท้ายจะกลายเป็น toxic A-beta oligomers แล้วกลายเป็น amyloid plaque ซึ่งมีผลทำลายเซลล์และนำไปสู่ การเกิด Alzheimer’s disease (AD) ส่วนเอนไซม์ alpha-secretase สามารถตัด sequence ของ A-beta ทำให้ไม่เกิด A-beta ขึ้น โดยพบว่า การใช้ nicergoline ระยะยาวมีผลกระตุ้นการทำงานของเอนไซม์ alpha-secretase จึงช่วยลดการเกิด A-beta ซึ่งอาจส่งผลให้ลดการเกิด amyloid plaque และ AD ได้6
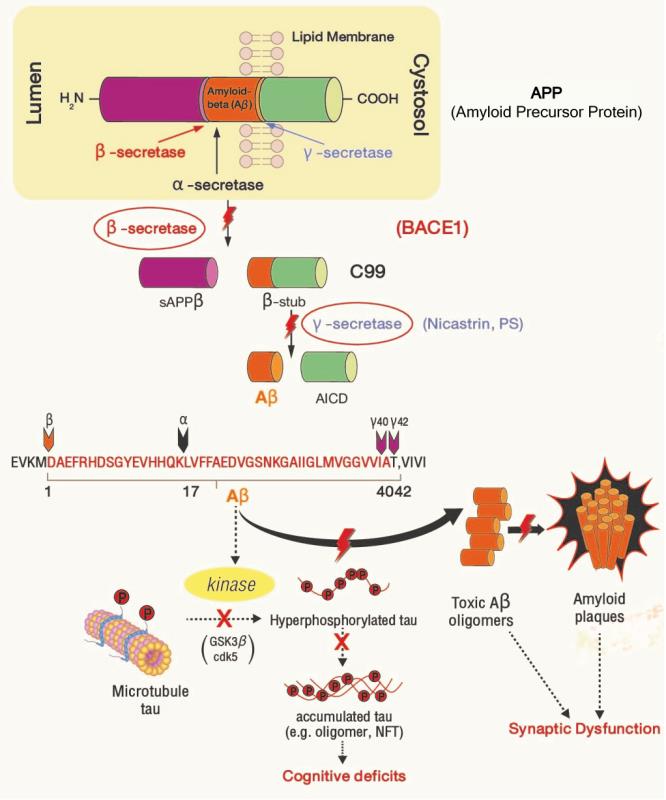
รูปที่ 2 The amyloid cascade hypothesis. Adapted from Prog Neurobiol. 2017;155:171-193.
5.ผลต่อ neurotrophic factors7,8
การศึกษาในหนูทดลอง พบว่า nicergoline มีผลเพิ่ม neurotrophic factors ได้แก่ nerve growth factor (NGF) และ brain-derived neurotrophic factor (BDNF) ในสมอง รวมทั้งมีผลเพิ่ม expression ของ p75LNGFR receptor ซึ่งเป็น receptor ของ NGF ดังนั้นการใช้ nicergoline ระยะยาวในผู้สูงอายุ น่าจะส่งผลให้ความจำของผู้ป่วยดีขึ้นและลดโอกาสของการเกิด AD เนื่องจาก NGF ช่วยลดการตายของ cholinergic neuron ในระบบประสาทส่วนกลางได้ นอกจากนี้ BDNF ที่เพิ่มขึ้นจะมีผลทำให้เกิด neurogenesis และ synaptogenesis ซี่งเป็นกลไกที่สำคัญมากในการลด depression
การศึกษาในผู้ป่วยที่มีภาวะสมองเสื่อม (dementia) ในระดับ อ่อนถึงปานกลาง เพื่อเปรียบเทียบประสิทธิภาพของ nicergoline (20 มก.วันละ 3 ครั้ง) กับยาหลอก หลังการใช้ยาเป็นเวลา 6 เดือน พบว่า nicergoline ทำให้ภาวะทางคลินิกหลายด้านของผู้ป่วยดีขึ้นมากกว่าการใช้ยาหลอกอย่างมีนัยสำคัญ เช่น cognitive dysfunction, affective disorders, apathy, interpersonal relationship และ somatic functioning8
เภสัชจลนศาสตร์ของยา Nicergoline2
ยา Nicergoline มีค่า elimination half-life(t1/2) ประมาณ 15 ชั่วโมง สามารถจับกับโปรตีนในพลาสมาได้มากกว่าร้อยละ 90 โดยจับกับ alpha-1 acid glycoprotein ได้ดี แต่ก็สามารถจับกับ albumin ได้บ้าง ดังนั้นจึงควรใช้อย่างระมัดระวังในผู้ป่วยที่ร่างกายขาดโปรตีน นอกจากนี้จะต้องระมัดระวังเกี่ยวกับขนาดยาที่ให้ในผู้ป่วยที่ต้องล้างไต เนื่องจากยาที่จับกับโปรตีนสูงจะไม่สามารถผ่าน dialysis membrane และยังคงค้างอยู่ในร่างกายได้มาก ดังนั้นผู้ป่วยอาจมีปริมาณยาในร่างกายสูงเกินไปและอาจเกิดผลข้างเคียงที่รุนแรง เช่น ความดันตกหรือชัก เนื่องจาก nicergoline ในขนาดสูงอาจมีผลลด seizure threshold ได้ Nicergoline ถูกเปลี่ยนแปลงที่ตับเป็นหลัก โดยถูกขับออกทางไตในรูปเดิมเพียงเล็กน้อย การเปลี่ยนแปลงที่ตับ ผ่าน cytochrome P450 (CYP) 2D6 ได้เป็น active metabolites 2 ชนิด คือ 10-alpha-methoxy-9,10-dihydrolysergol (MDL) and 1-methyl-10-alpha-methoxy-9,10-dihydrolysergol (MMDL) อย่างไรก็ตาม พบว่า nicergoline เป็นตัวออกฤทธิ์หลัก ส่วน MDL และ MMDL นั้นยังไม่ทราบฤทธิ์ที่แน่ชัด
ปฏิกิริยาระหว่างยาและข้อควรระวัง4
- ระวังการเกิดปฏิกิริยาระหว่างยาในการเสริมฤทธิ์กับยาลดความดันโลหิต ยาขยายหลอดเลือด ยาต้านเกล็ดเลือด และยาต้านการแข็งตัวของเลือด ดังนั้นการใช้ nicergoline ร่วมกับยาเหล่านี้ต้องเฝ้าระวังผลของการเสริมฤทธิ์กันอย่างใกล้ชิด
- การใช้ร่วมกับยาชนิดอื่นที่มีผลยับยั้ง CYP2D6 เช่น fluoxetine, duloxetine และ bupropion จะทำให้ระดับยา nicergoline ในเลือดเพิ่มขึ้น และเกิดผลข้างเคียงมากขึ้นได้
- ระวังการใช้ในผู้ป่วย hyperuricemia และผู้ป่วยที่มีการทำงานของตับหรือไตบกพร่อง
ข้อมูลความปลอดภัยและผลอันไม่พึงประสงค์1,2
- Nicergoline ไม่พบความเสี่ยงในการทำให้เกิด ergotism และ fibrosis และพบว่า nicergoline มีผลกระตุ้น 5-HT2B receptor ที่ลิ้นหัวใจได้น้อย จึงไม่มีความเสี่ยงในการทำให้เกิดโรคลิ้นหัวใจผิดปกติ (valvular heart disease)
- การใช้ nicergoline ในผู้ป่วยที่มีภาวะ poor metabolizer ของ CYP2D6 อาจทำให้เกิด hypotension ได้ ซึ่งคนไทยส่วนใหญ่มีภาวะ intermediate metabolizer ของ CYP2D6 ซึ่งต้องระวังการใช้เช่นกัน ดังนั้น การให้ยา nicergoline ควรค่อย ๆ ปรับขนาดยาขึ้นอย่างช้า ๆ โดยเฉพาะในผู้สูงอายุ
- อาการไม่พึงประสงค์ที่พบได้จาก nicergoline ได้แก่ คลื่นไส้ วิงเวียน ปวดศีรษะ กระวนกระวาย ความดันโลหิตต่ำ ปัสสาวะบ่อย และระดับ uric acid ในเลือดเพิ่มขึ้น
Clinical Aspects on Nicergoline: Neuro-otologic disease
รศ.นพ.จันทร์ชัย เจรียงประเสริฐ
ภาควิชาโสต ศอ นาสิกวิทยา คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
จากการรวบรวมข้อมูลที่ neuro-otologic clinic โรงพยาบาลรามาธิบดี เป็นระยะเวลา 2 สัปดาห์ พบว่ามีการสั่งจ่ายยา nicergoline ให้แก่ผู้ป่วยจำนวน 54 รายจากผู้ป่วยทั้งหมด 180 ราย (ร้อยละ 30) โดยใน 54 รายนี้มีสัดส่วนของเพศหญิงต่อเพศชาย เท่ากับ 2 ต่อ 1 (สอดคล้องกับสถิติที่โดยทั่วไปพบว่าปัญหาทาง neuro-otology จะ พบในเพศหญิงมากกว่าเพศชายประมาณ 2-3 เท่า) มีอายุอยู่ในช่วง 45-93 ปี อายุเฉลี่ย 74.06 ปี สำหรับ underlying disease ของผู้ป่วยที่พบมากที่สุด ได้แก่ ความดันโลหิตสูง ไขมันในเลือดผิดปกติ เบาหวาน โรคทางระบบหัวใจและหลอดเลือด กระดูกคอเสื่อม กรดไหลย้อน กระเพาะอาหารหรือลำไส้อักเสบหรือมีเลือดออก รวมทั้งความผิดปกติทางอารมณ์ วิตกกังวล ซึมเศร้า อารมณ์สองขั้ว และภาวะตื่นตระหนก (panic)
ผู้ป่วยส่วนใหญ่ (34 จาก 54 ราย) ได้รับการวินิจฉัยว่ามีโรคทาง central nervous system (CNS disease) ร่วมกับ otologic disease (ซึ่งเป็นอาการทาง peripheral) รองลงมาคือ ผู้ป่วยที่มี CNS disease โดยไม่ได้แจ้งว่ามีอาการทาง peripheral (18 จาก 54 ราย) ส่วนอีก 2 รายพบว่ามีเฉพาะอาการทาง peripheral เท่านั้น พบว่า CNS disease ที่ได้รับการวินิจฉัยมากที่สุด ได้แก่ vertebrobasilar insufficiency (VBI), small vessel disease, lacunar infarction, mild cognitive impairment (MCI), vascular dementia, multi-infarction dementia, postural hypotension, migraine, vestibular migraine, secondary Parkinson’s disease (vascular parkinsonism) และ old cerebrovascular accident (CVA) ส่วน peripheral disease ที่ได้รับการวินิจฉัยมากที่สุด ได้แก่ bilateral sensorineural hearing loss (SNHL), unilateral SNHL, sudden SNHL, benign paroxysmal positional vertigo (BPPV), hydrops, otolith syndrome และ peripheral vestibulopathy โดย nicergoline เป็นยาที่มีประสิทธิภาพในการรักษาโรคที่มีสาเหตุจากความผิดปกติของหลอดเลือดไม่ว่าจะมีสาเหตุจาก central หรือ peripheral และมีหลักฐาน ส่วนหนึ่งที่แสดงถึงประโยชน์ในผู้ป่วยที่มีปัญหาเกี่ยวกับความจำหรือมีเสียงดังในหู (tinnitus) ร่วมด้วย
การให้ยา nicergoline มักจะเริ่มด้วยขนาด 10 มก. วันละครั้ง และค่อย ๆ ปรับขนาดเพิ่มตามการตอบสนองและความทนต่อยาของผู้ป่วย โดยให้ได้ถึง 30 มก. วันละ 2 ครั้ง มีบางรายที่มีการปรับขนาดให้เป็น 10 มก. วันละ 3 ครั้งแต่พบว่าทำให้ผู้ป่วยนอนไม่หลับจึงต้องเปลี่ยนเป็นการให้ 30 มก.วันละครั้งตอนเช้าเพื่อหลีกเลี่ยงการให้มื้อเย็น ผู้ป่วยส่วนใหญ่ทนต่อยาได้ดี มีความร่วมมือในการใช้ยาดี และไม่พบการเกิดผลข้างเคียงที่รุนแรง กรณีผู้ป่วยบางรายเกิดผลข้างเคียงจากยาให้ถอยขนาดยาลงหรือหยุดยา แต่อย่างไรก็ตามพบว่าโดยทั่วไปยามีความปลอดภัย ระยะเวลาการใช้ยาเท่าที่พบข้อมูลในระบบ คอมพิวเตอร์ของโรงพยาบาล คือ ใช้ต่อเนื่อง 1-12 ปี อย่างไรก็ตาม มีผู้ป่วยที่ใช้ยานานกว่านี้ การใช้ nicergoline ร่วมกับ antiplatelet (aspirin, clopidogrel), warfarin, propranolol และ fluoxetine อาจเกิดปฏิกิริยาระหว่างยาต่อกันได้ ดังนั้นจึงต้องเริ่ม nicergoline ด้วยขนาดต่ำและเฝ้าระวังผลอันไม่พึงประสงค์ที่อาจเกิดขึ้น
Clinical Aspects on Nicergoline: Chronic dizziness
อ.นพ.สมุทร จงวิศาล
ภาควิชาโสต นาสิก ลาริงซ์วิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
Chronic dizziness คือการที่ผู้ป่วยมีอาการเวียนศีรษะเรื้อรังเป็น ระยะเวลาประมาณ 2-3 เดือน ซึ่งพบว่ามีหลากหลายปัจจัย (multi-factors) ที่มีผลกระทบกับสภาวะของโรค บ่อยครั้งไม่สามารถบอก สาเหตุที่แน่ชัดได้ (idiopathic) โดยกลไกหรือพยาธิสรีรวิทยาของการ เกิด chronic dizziness อาจเกี่ยวข้องกับ perception, processing, gaze, stabilization, balance, postural control หรือ spatial orientation
ตัวอย่างกรณีผู้ป่วยที่พบ รายแรกเป็นผู้ป่วยหญิง อายุ 73 ปี มีภาวะ bilateral sensorineural hearing loss มีปัญหาเรื่องฟังคำพูดไม่ค่อยรู้เรื่อง (speech understanding: not so clear) มีอาการมึนงง โคลงเคลง (dizziness) และ tinnitus ซึ่งรบกวนผู้ป่วยมาก ได้รับการรักษาด้วยยา nicergoline มาเป็นระยะเวลา 12 ปี ซึ่งช่วยควบคุมอาการได้ดี โดยการรักษานั้นได้เริ่มจากยาในขนาดต่ำ คือ 10 มก. เพื่อประเมินผลของยาเบื้องต้น จากนั้นค่อย ๆ ปรับขึ้นจนได้ 30 มก. วันละ 2 ครั้ง และคงขนาดยานี้ไว้ซึ่งเป็นขนาดที่ผู้ป่วยพึงพอใจในประสิทธิผลของยาโดยเฉพาะการลดอาการ dizziness และ tinnitus อย่างไรก็ตาม ต่อมามีการ เปลี่ยนจากยาต้นแบบ (original drug) เป็นยาสามัญ (local drug) ซึ่ง เมื่อติดตามไปเป็นเวลา 6 เดือน พบว่าผู้ป่วยมีอาการแย่ลงอย่างชัดเจน โดยเฉพาะอาการ tinnitus
ผู้ป่วยรายต่อมา อายุ 59 ปี มีภาวะ bilateral unequal sensorineural hearing loss มีปัญหา speech understanding, dizziness, tinnitus ได้รับการรักษาด้วยยา nicergoline มาเป็นระยะเวลา 6 ปี โดย มีการปรับขนาดยาขึ้นหรือลงอย่างช้า ๆ เป็นระยะตามอาการของผู้ป่วย ซึ่งมีเป้าหมายคือการให้ยาในขนาดต่ำที่สุด (minimum dose) ที่ให้ผลการรักษา สำหรับผู้ป่วยรายนี้ผลของยา nicergoline ช่วยให้อาการของผู้ป่วยดีขึ้นเล็กน้อย (slightly improved) ซึ่งเป็นระดับที่ผู้ป่วยพึงพอใจ และทำให้คุณภาพชีวิตดีขึ้น โดยทั่วไปการที่ผู้ป่วยมีภาวะเรื้อรังและต้องใช้ยาต่อเนื่องเป็นระยะเวลานาน มักจะให้ยามื้อเช้าเพียงมื้อเดียว เพื่อหลีกเลี่ยงผลข้างเคียง เช่น อาการฝันร้าย สำหรับผู้ป่วยรายนี้ ต่อมาได้มีการเปลี่ยนจากยาต้นแบบเป็นยาสามัญ ซึ่งเมื่อใช้ไปเป็นระยะเวลาประมาณ 1 เดือน ผู้ป่วยกลับมีอาการแย่ลง โดยมีอาการเวียนศีรษะ หูอื้อ รวมทั้งมีจ้ำเลือดขึ้นบริเวณแขน ผู้ป่วยจึงไปซื้อยาต้นแบบมาใช้เองและหยุดใช้ยาสามัญ ซึ่งก็พบว่าทำให้อาการต่าง ๆ ของผู้ป่วยดีขึ้น
ดังนั้น จากตัวอย่างผู้ป่วยทั้งสองกรณีจะเห็นได้ว่า ผู้ป่วยสามารถคุมอาการได้ดีในระดับที่ผู้ป่วยพึงพอใจด้วยการใช้ยา nicergoline อย่างไรก็ตามการเปลี่ยน brand จากยาต้นแบบไปเป็นยาสามัญควรทำด้วยความระมัดระวัง เพราะอาจส่งผลให้อาการของผู้ป่วยแย่ลงหรือเกิดผลข้างเคียงที่เป็นอันตรายต่อผู้ป่วยได้